Bør flere ekstremt for tidlig fødte få en sjanse?
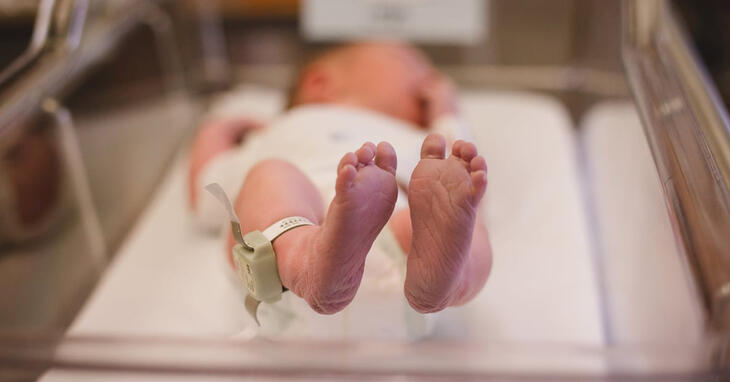
Alle regionsykehusene i Norge gir livreddende behandling til barn født fra og med 24 svangerskapsuker og, dersom foreldrene ønsker det, fra 23 uker. Svenskene tilbyr aktiv behandling helt fra fødsel i uke 22. Bør Norge følge etter?
Tekst: Line Schrader, opprinnelig trykket i Oss foreldre imellom 1.17
Det er svært høy dødelighet blant barna som blir født levende i svangerskapsuke 22, 23 og 24 (16-18 uker før termin). Samtidig er det stor variasjon mellom ulike land i dødeligheten blant barn født i uke 22 og 23, noe som henger sammen med om det er praksis å aktivt forsøke å redde disse barna.
– Vi har lenge hatt høy overlevelse i Norge, også sammenlignet med andre land. Norge og Sverige har en mer aktiv holdning til behandling enn for eksempel Frankrike og England, sier overlege og stipendiat Hans Jørgen Stensvold (bildet under) ved nyfødtintensivavdelingen på Oslo universitetssykehus.

Han er førsteforfatter av en ny norsk studie om ekstrem prematuritet publisert i tidsskriftet Pediatrics. I studien har de sett på overlevelse og sykelighet ved ettårs alder hos ekstremt for tidlig fødte barn (uke 22 - 26) i Norge i 2013-2014 og sammenlignet resultatene med den første norske ekstrem prematuritet studien fra 1999-2000 og lignende europeiske studier.
Redder like mange som for 15 år siden
Studien viser at vi redder like mange ekstremt for tidlig fødte barn i Norge i dag som for 15 år siden, men det har vært en økning (på 14%) i ekstremt for tidlige fødsler der barnet døde i magen før ankomst til sykehuset. Blant de levendefødte overlevde 18% (3 barn) født i uke 22, 29% (12 barn) født i uke 23, 56% (35 barn) født i uke 24, 84% i uke 25 og 90% i uke 26. Lavere svangerskapslengde hadde en moderat sammenheng med senere sykelighet hos barna som overlevde. Stensvold presiser at de kun har sett på alvorlig sykelighet i nyfødtperioden i denne studien, mens det er for tidlig å si noe om senskader.
– Norge har veldig gode tall. Vi hadde allerede i 1999 og 2000 aktiv behandling internasjonalt sett. Det har ikke skjedd noen vesentlig endring verken i retningslinjer eller holdning siden den gang, så derfor er det ingen stor endring i resultater, sier professor emeritus og pensjonert barnelege ved Universitetet i Bergen/Haukeland universitetssykehus Trond Markestad (bildet under), som ledet arbeidet med den forrige ekstrem prematurstudien.
Samtidig viser den nye studien at barna som legges inn på intensivavdeling i dag lever lenger før de dør sammenlignet med i 1999-2000, gjennomsnittet har økt fra to til åtte dager.
– Jeg tror behandlingen er blitt litt bedre i starten slik at en del av de sykeste barna som tidligere døde raskt nå holdes i live til man har innhentet mer informasjon om langtidsutsiktene, kommenterer Stensvold.
Behandlingsgrensen i praksis 23 uker
Nylig publiserte Folkehelseinstituttet rapporten "Prognose for og oppfølging av ekstremt premature barn" som gir en systematisk oversikt over kunnskapen på området. Rapporten viser til at alle barn født fra og med uke 24 får aktiv behandling i Norge dersom det ikke er medisinske grunner til ikke å gjøre det. Variasjonen mellom sykehusene i Norge i hvorvidt de gir livreddende behandling til barn født før uke 24, er ikke så stor som tidligere antatt.

– Behandlingsgrensen har i praksis endret seg fra svangerskapsuke 24 på 1990-tallet til uke 23 i dag. Unntaksvis behandler noen få barneavdelinger barn født i uke 22 dersom det er et sterkt begrunnet ønske fra foreldrene. Alle sykehusene i Norge behandler nå fra uke 23, men dette er tvilstilfelle og foreldrene tas da med på råd. Det kan nok derfor være en viss forskjell mellom sykehusene, sier Markestad som har vært referanseperson for rapporten.
– Forskjellene har nok noe å gjøre med hva behandleren signaliserer. Det er stor forskjell på om man sier "Vi behandler fra 23 svangerskapsuker, men hvis dere absolutt ikke ønsker dette så kan vi la være" eller "Vanligvis behandler vi ikke barn født i uke 23, men hvis det er veldig viktig for dere kan vi gjøre det".
Avgjørende kommunikasjon med foreldrene
Svenske studier tyder på at det er mulig å redde flere barn født i uke 22 og 23 uten at det blir en større andel barn med alvorlig funksjonsnedsettelse blant disse.
– Prognosen kan være avhengig av mange flere faktorer enn svangerskapsvarighet. Det er umulig å vite sikkert før fødselen hvilke barn det vil gå bra med. Når vi igangsetter behandling vil vi få bedre tid til å vurdere utsiktene til hvert enkelt barn. Vår studie viste at terskelen for å avslutte aktiv behandling dersom det oppstod alvorlige komplikasjoner var lavere jo mer for tidlig barnet var født, noe som kan forklare at det ikke var mer alvorlige komplikasjoner blant de aller mest umodne som overlevde. Uansett er det svært viktig å involvere foreldrene i disse vanskelige beslutningene, både før og etter fødselen, sier Stensvold.
– Et etisk prinsipp er at jo større belastning og risiko for funksjonsnedsettelser vi utsetter et barn for, jo mer må vi lytte til foreldrene. Jeg tror at de fleste i Norge mener foreldrene må ha det avgjørende ordet ved fødsel før uke 24, sier Markestad som tidligere var leder i Medisinsk etisk råd.
– Mange av de minste dør før de er født dersom det ikke gjøres keisersnitt. Keisersnitt innebærer betydelig økt risiko for mor med tanke på å få barn senere enn ved keisersnitt nær termin. Det er mange hensyn å ta. Her kommer holdninger hos foreldre, behandlere og samfunnet inn som et viktig premiss ved grensen til levedyktighet.
Bør vi redde flere i Norge?
– Hvorvidt det er riktig å senke grensen i Norge for når man skal behandle aktivt, er et vanskelig spørsmål. I "gråsonen", på grensen til det levedyktige, er det økt risiko både for død og for senskader. Vi vet at resultatene varierer avhengig av hvilken behandlingsintensitet man har. Nyere studier har vist at en aktiv tilnærming allerede før fødselen har gitt bedre overlevelse uten at det har medført økt andel senskader hos dem som overlever. Men per i dag har vi svært lite kunnskap om langtidsresultater hos barn født i uke 22. Det er i hvert fall viktig at der det besluttes å behandle aktivt, bør alle forhold før, under og etter fødselen optimaliseres og koordineres i størst mulig grad, sier Stensvold.
– Jeg synes Norge har en fornuftig politikk i dag. Det er sikkert mulig å få til litt mer overlevelse, men da trolig med store behandlingskonsekvenser. Blant annet vil et barn på 23 uker i gjennomsnitt trenge respiratorbehandling i 37 dager, sier Markestad.
– Det er vanlig blant barnelegene å ha underkommunisert problemene med alvorlig funksjonshemmet barn. Det er noe med å akseptere at døden etisk sett kan være bedre, mener Markestad, som i oppfølgingen av mange foreldre som har mistet barn på nyfødt intensiv, erfarer at dette er noe de kan forsone seg med. De kan få sørget og bygge opp livet igjen, mens med et sterkt funksjonshemmet barn kan det være en varig stor belastning for barnet selv og hele familien.
Forskning og medisinske framskritt gjør det mulig å redde flere barn på grensen av levedyktighet, men det utfordrer oss etisk. Her er det ingen enkle svar. Det som er sikkert, er at det er viktig med mer forskning på overlevelse, senskader og psykososiale belastninger på barna og deres familier.
Ny norsk ekstrem prematurstudie
Hans Jørgen Stensvold med flere: "Neonatal Morbidity and 1-Year Survival of Extremely Preterm Infants", Pediatrics, mars 2017.
- Av 420 spedbarn født i 22 til 26 svangerskapsuke i 2013 og 2014 i Norge, var 145 dødfødte (34,5%), og 275 levendefødte (82,3%).
Prognose for og oppfølging av ekstremt premature barn, systematisk oversikt, Folkehelseinstituttet 2017:
Oppsummerer studier på ekstremt premature barn som får livreddende behandling.
- Gjennomsnittlig sannsynlighet for overlevelse blant levendefødte: 9% i uke 22 (33% for barn overført til intensivavdeling), 27% i uke 23 (48% for barn overført til intensivavdeling), 55% i uke 24 (68% for barn overført til intensivavdeling), 75-90% i uke 25-27 blant barn overført til intensivavdeling.
- -Det er stor usikkerhet rundt sannsynligheten for alvorlige og mindre alvorlige funksjonsnedsettelser for barn født i uke 22 til 24, gjennomsnittet er 37% i uke 22, 20% i uke 23, og 18% i uke 24. For fødsler i uke 25-27 er beregnet risiko 11%.
- Ekstremt premature barn (født før svangerskapsuke 28) har økt risiko for død rundt og etter fødsel og økt risiko for funksjonsnedsetteleser som cerebral parese, nedsatt syn og hørsel, lærevansker og psykiske vansker.